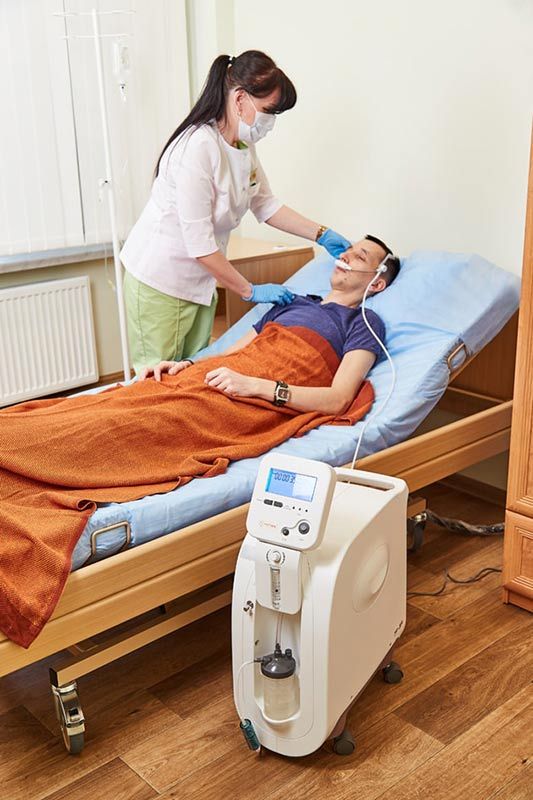
В начале апреля 2022 года в нашу клинику обратился мужчина 62 лет с диагнозом «мелкоклеточный рак верхней доли левого легкого II стадии после комплексного лечения (операция + химиолучевая терапия).
На консультацию он пришел через несколько дней после окончания лучевой терапии на область левого легкого. На момент обращения мужчина уже был осмотрен двумя специалистами, получил одну линию антибиотиков, без эффекта, и его состояние было средней тяжести:
- постепенное нарастание одышки, сильная утомляемость, сухой кашель, стойкая фебрильная лихорадка, потливость.
При осмотре паллиативный терапевт клиники выявил у пациента признаки дыхательной недостаточности 2 степени, в анализах - многократное повышение С-реактивного белка и ферритина. Все эти симптомы протекали как гриппоподобный синдром или подозрение на пневмонию, однако наш специалист на основании четкого диагностического алгоритма выявил признаки развития постлучевого двухстороннего пневмонита.
Была выполнена сложная дифференциальная диагностика - КТ легких. Заключение: распространенное интерстициальное поражение легких с двух сторон.
С лечебной целью была назначена и проведена внутривенная 7-дневная пульс-терапия кортикостероидами с антибиотиками, противогрибковыми препаратами и поддерживающими медикаментами.
На фоне терапии достигли значительного улучшения:
- Стабилизировали общее состояние пациента до удовлетворительного,
- Нет температуры и дыхательной недостаточности,
- В 4 раза снизили острофазовые показатели крови.
Далее пациент был переведен на поддерживающую пероральную терапию под контролем паллиативного терапевта нашей клиники, и при контрольном КТ легких через 1 месяц получен полный регресс всех, в том числе интерстициальных изменений в легких.
Постлучевой пневмонит - очень коварное осложнение! Его крайне важно распознать своевременно, иначе массивный склеротический процесс приводит к необратимым дыхательным нарушениям и развитию тяжёлой острой дыхательной недостаточности.



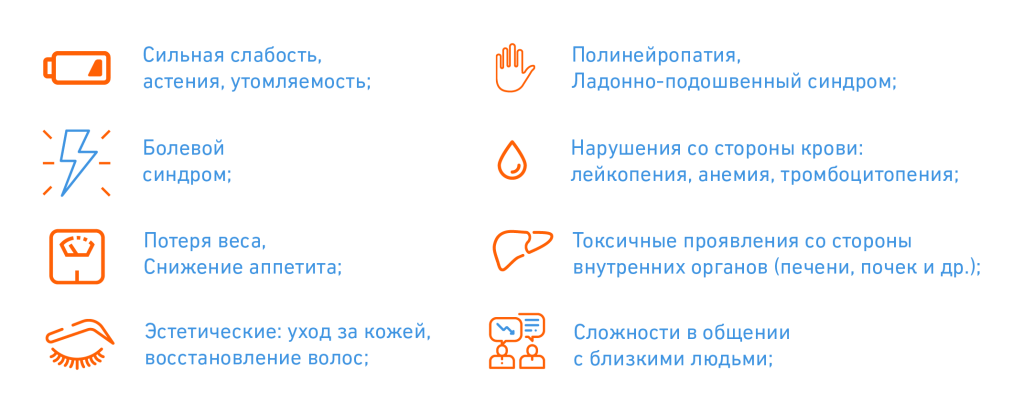
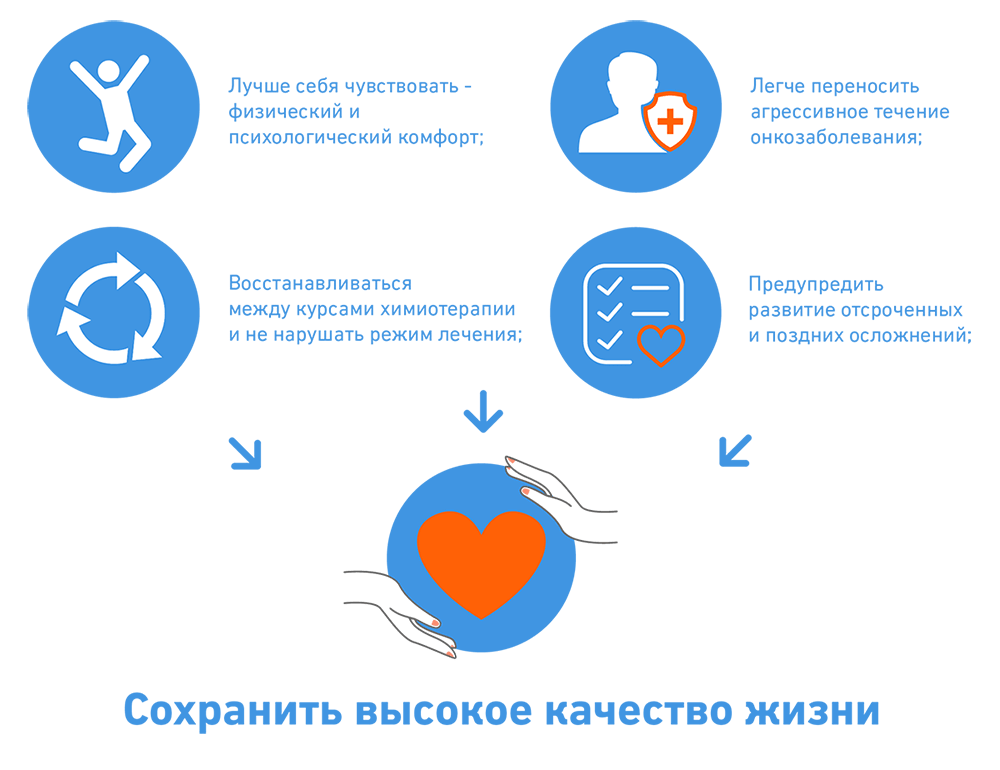 Как быстро восстановиться после химиотерапии или лучевой терапии? Чтобы уменьшить интоксикацию организма и устранить соматические побочные эффекты лечения, обратитесь на консультацию к
Как быстро восстановиться после химиотерапии или лучевой терапии? Чтобы уменьшить интоксикацию организма и устранить соматические побочные эффекты лечения, обратитесь на консультацию к